ETAPA 1 - SANEAMENTO, SAÚDE E DESASTRES
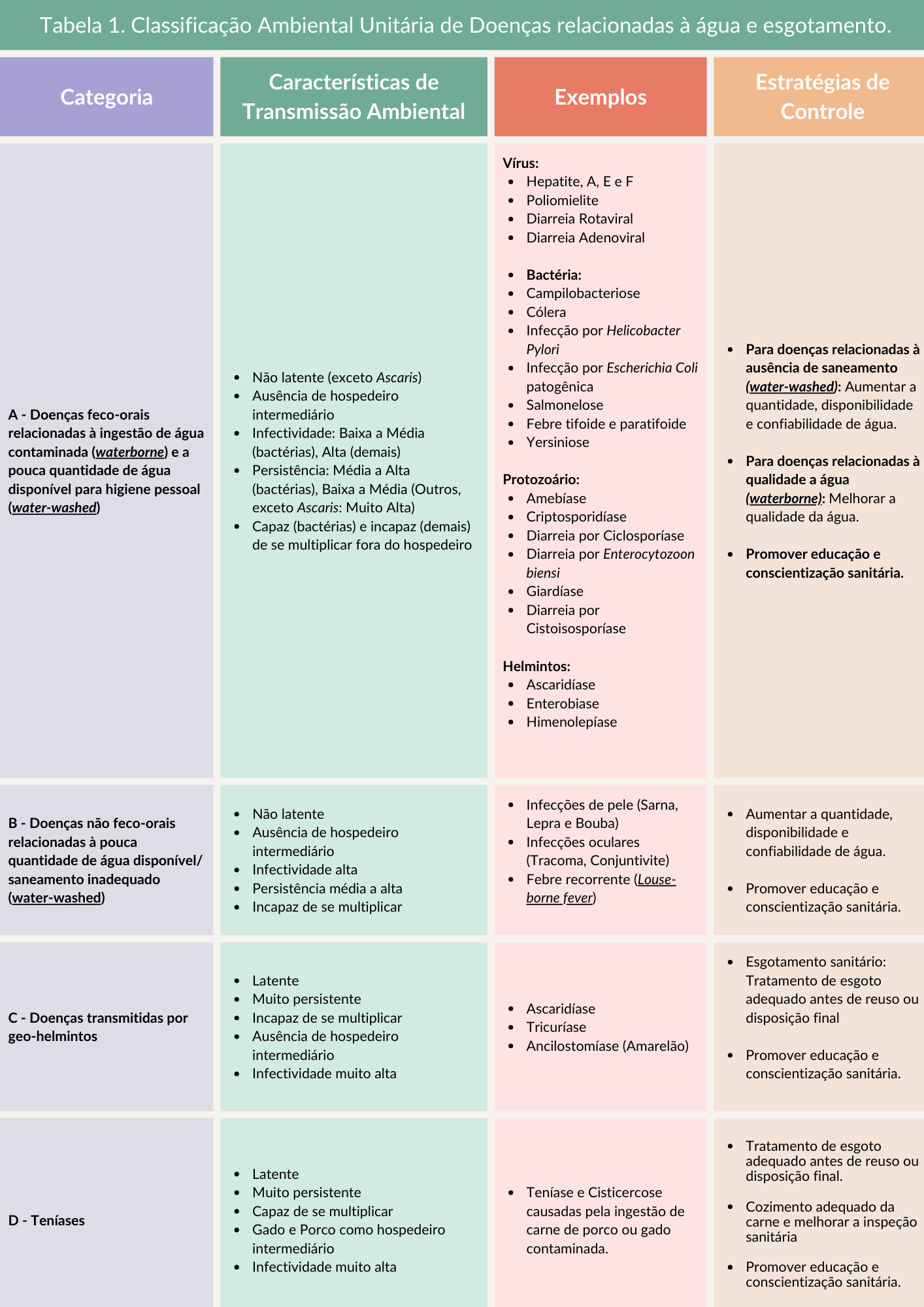
A Tabela abaixo apresenta as doenças mais comuns relacionadas à precariedade nos serviços de saneamento básico, bem como estratégias de controle. A tabela foi adaptada de Mara e Feachem (1999) e divide as doenças em 7 grupos:
- Feco-orais relacionadas à qualidade ou quantidade de água;
- Não feco-orais relacionadas à quantidade de água;
- Doenças transmitidas por geohelmintos;
- Teníases;
- Doenças que necessitam de hospedeiro intermediário aquático;
- Doenças transmitidas por insetos;
- Doenças transmitidas por roedores.

A ocorrência de surtos de doenças infecciosas como consequência de desastres naturais normalmente é superestimada, pois não existem evidências científicas indicando que existe um alto risco de transmissão nem de ocorrência de surtos nessas situações, especialmente se não há uma grande quantidade de pessoas desalojadas. Também não há evidências de que os cadáveres oriundos dos desastres naturais sejam um risco para transmissão de doenças infecciosas (KOUADIO et al, 2014). Isso não significa, entretanto, que não possam ocorrer ou que não se deva dar atenção ao assunto.
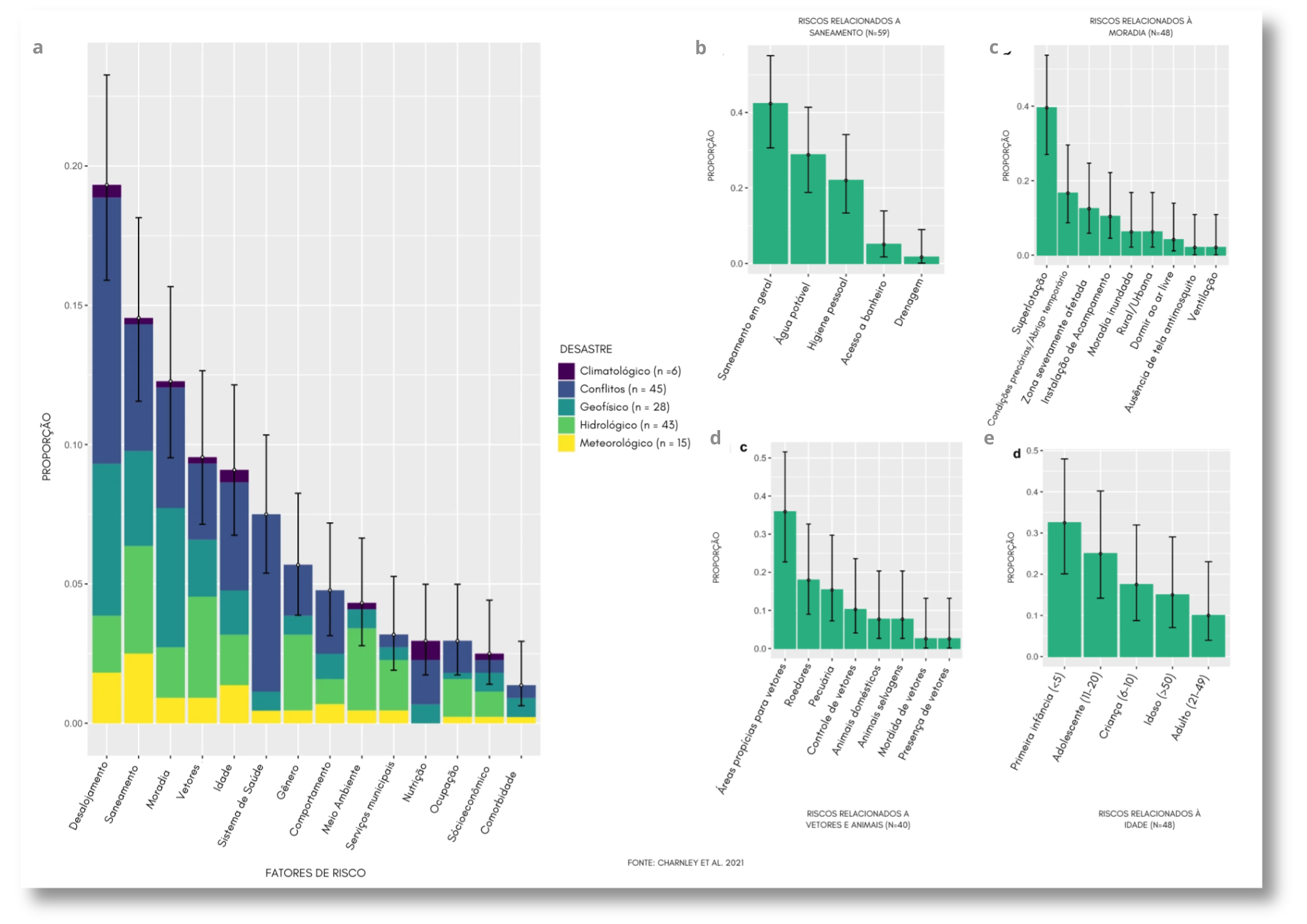
O aumento nos casos de doenças infectocontagiosas e surtos após desastres naturaisestá relacionado com alguns fatores como:
• Desalojamento de pessoas;
• Aumento de locais propícios para vetores se desenvolverem (mosquitos,
ratos…);
• Abrigos superlotados e sem planejamento;
• Ausência ou más condições de saneamento básico e higiene pessoal;
• Desnutrição;
• Baixos níveis de vacinação ou cobertura vacinal insuficiente;
• Acesso limitado a serviços de saúde.
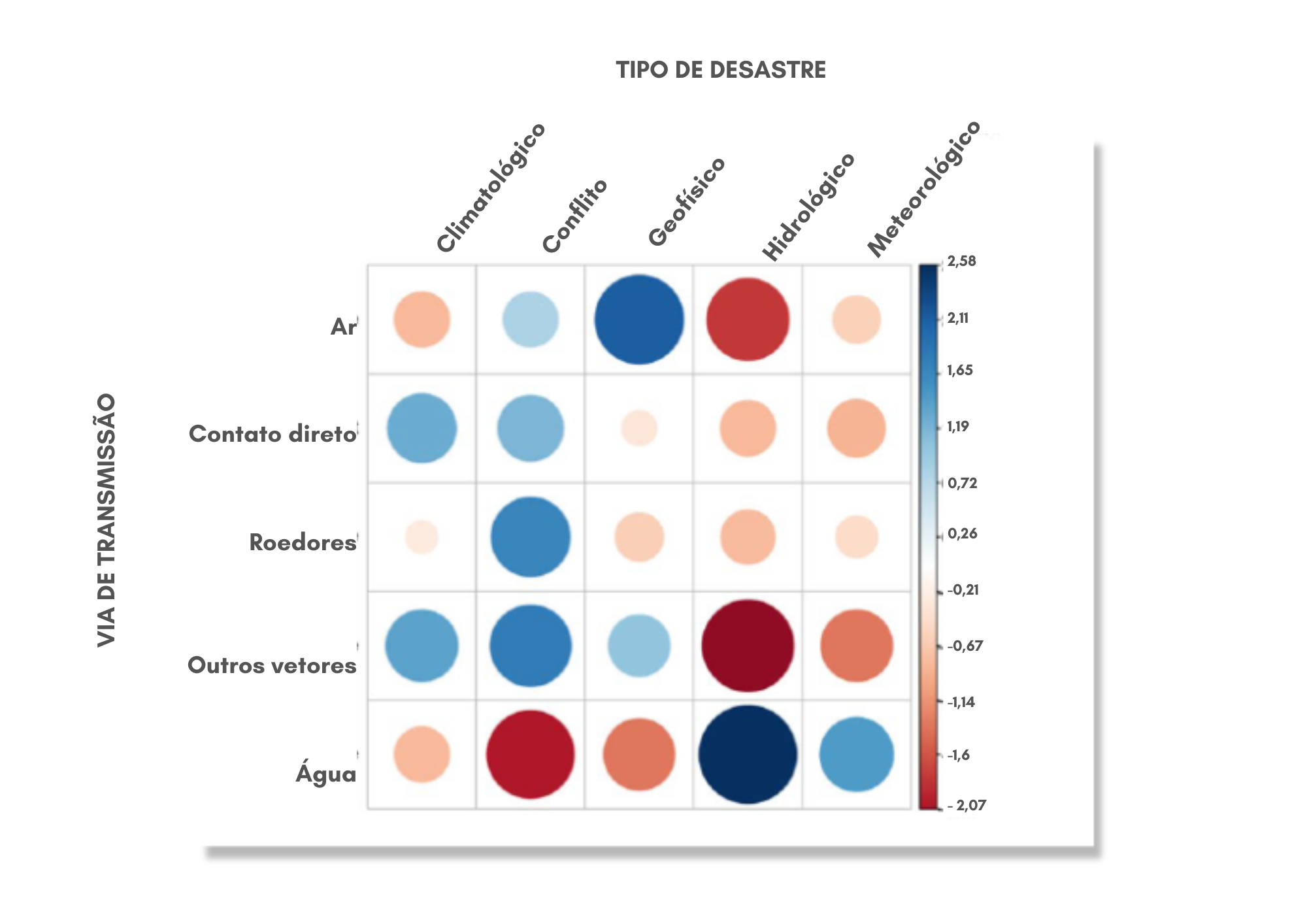
As imagens abaixo apresentam a relação entre fatores de risco e tipos de desastre e a relação entre vias de transmissão de doenças e os tipos de desastre.
Embora as epidemias de doenças infecciosas após o desastre natural sejam raras, 63% da morbidade entre os refugiados nicaraguenses na Costa Rica em 1989 foi devido a infecções respiratórias agudas. Em 1993, infecções respiratórias agudas causaram 30% das mortes em moradores de Cabul, Afeganistão, sendo que 23% das vítimas eram pessoas desabrigadas. Além disso, após os terremotos em El Salvador em 2001, 30% das infecções foram infecções respiratórias superiores (JAFARI ET AL, 2011). A Figura XX apresenta uma lista de surtos que emergiram após desastres ocorridos entre 2000 e 2011 (KOUADIO et al, 2014).
Em emergências e desastres, o fornecimento rápido de condições mínimas de saneamento básico pode evitar surtos de diversas doenças. Dentre as mais comuns estão as doenças diarreicas, infecções respiratórias agudas, sarampo e, em regiões endêmicas, malária. As doenças feco-orais podem ser responsáveis por mais de 4% das mortes na fase aguda de uma emergência e representar mais de 80% das mortes em crianças com menos de 2 anos de idade (CONNOLLY et al., 2004).
As imagens abaixo apresentam surtos ocorridos em desastres sucedidos entre 200o e 2011, fatores de risco e medidas de controle para tais doenças.
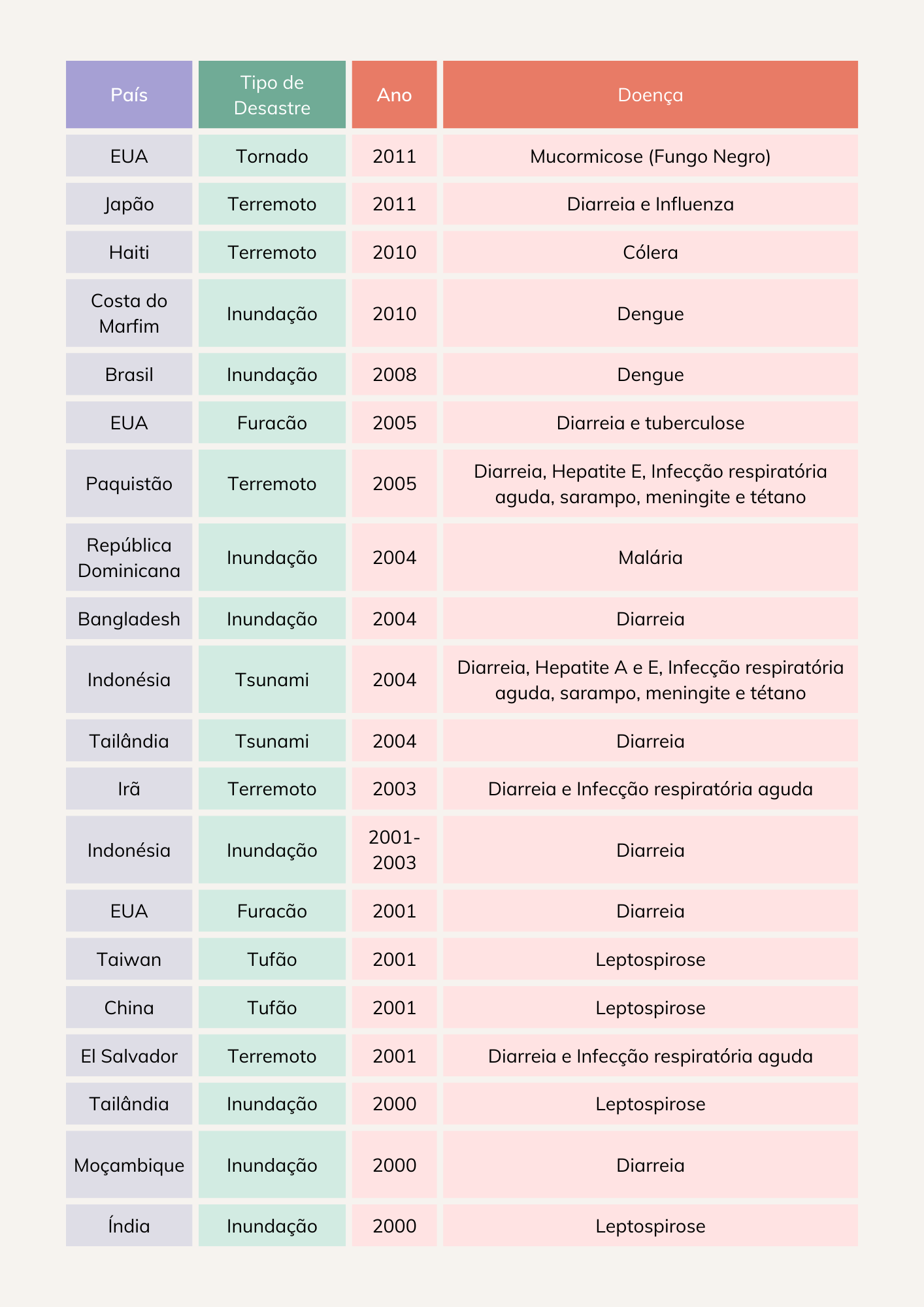
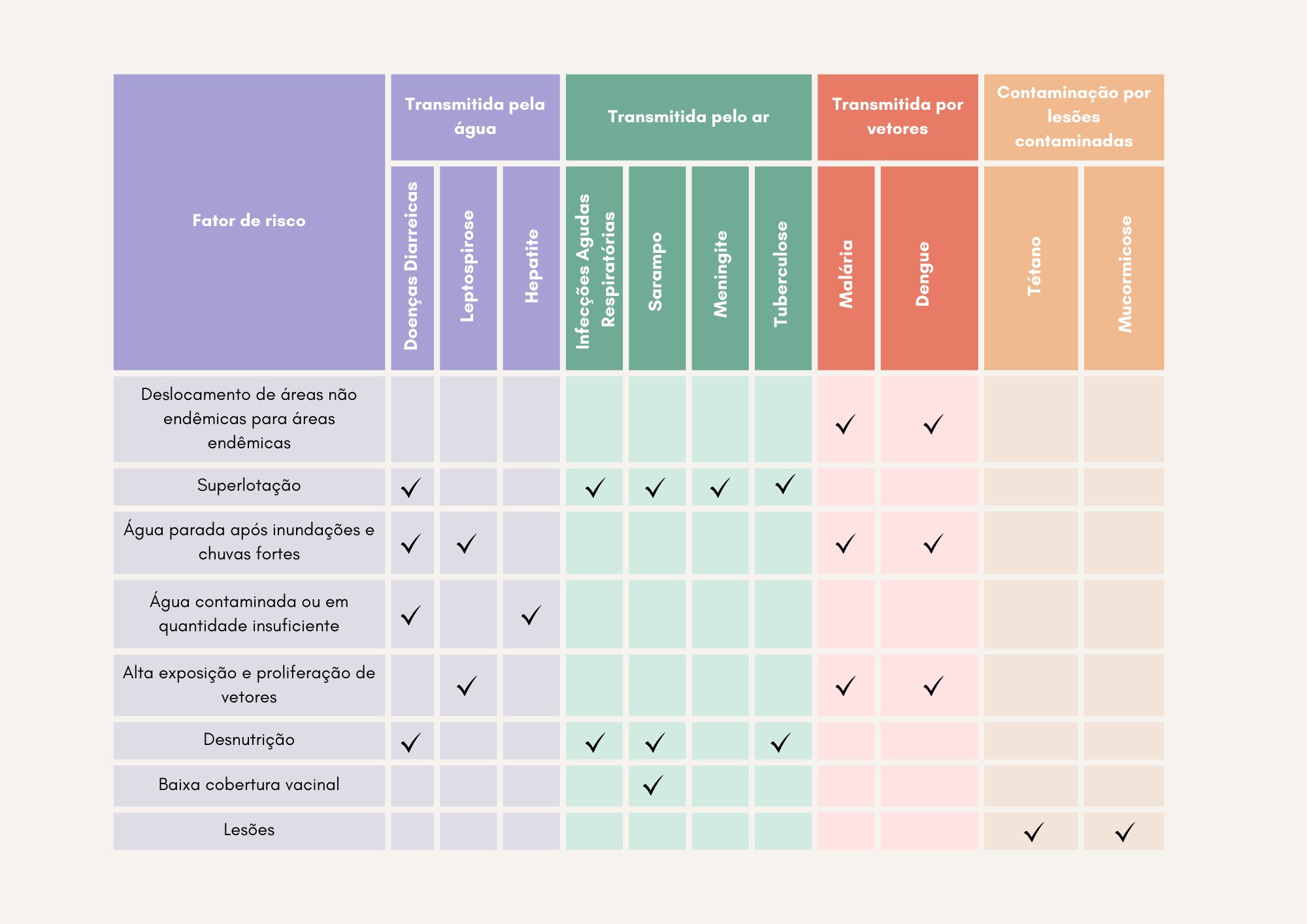
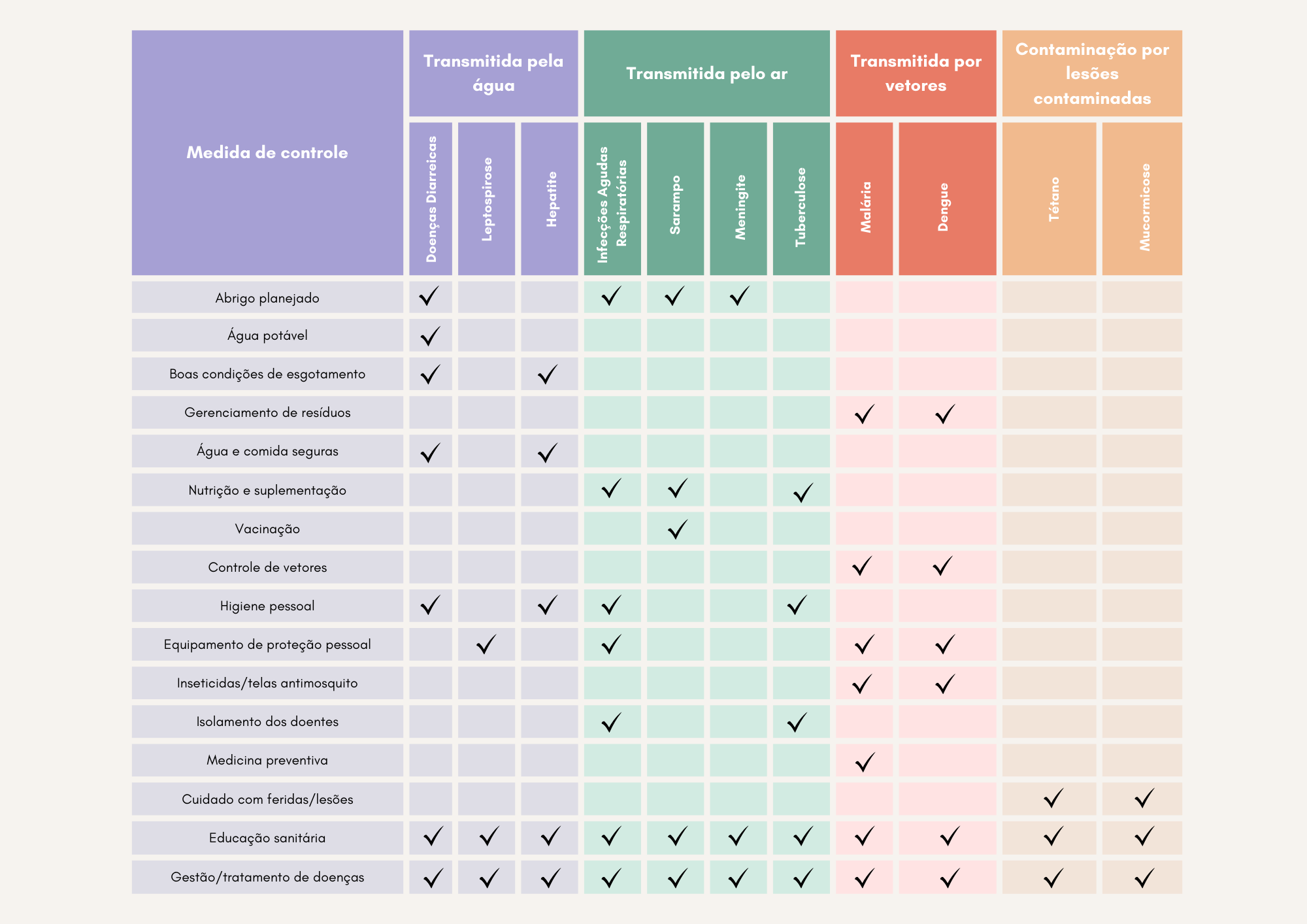
A partir da análise das relações entre tipo de desastre, fatores de risco e surtos de doenças, devem-se elaborar planos de prevenção e resposta aos desastres. Dentre as ações previstas, devem estar inclusas:
• Treinamentos para identificação e gerenciamento de doenças potencialmente ameaçadoras;
• Preparo, manutenção e armazenamento dos equipamentos e suprimentos necessários para combatê-las.
• Reforço dos sistemas de vigilância da saúde de saúde;
• Ações de conscientização da população potencialmente sobre as doenças transmissíveis e os pré-requisitos para o rápido encaminhamento para uma unidade de saúde.
É importante realizar uma avaliação sistemática e abrangente que identifique:
• Doenças endêmicas e epidêmicas na área afetada;
• Informações sobre a população afetada, incluindo número, tamanho, localização e densidade populacional dos abrigos e assentamentos;
• Disponibilidade de água potável e instalações sanitárias adequadas;
• Status nutricional subjacente e cobertura de imunização entre a população;
• Grau de acesso e eficiência dos serviços de saúde.
Uma avaliação assertiva do risco de doenças transmissíveis pode determinar as doenças prioritárias para inclusão no sistema de vigilância e auxiliar na priorização das ações a serem desenvolvidas. A identificação precoce de tais doenças é fundamental para evitar o aparecimento de surtos após desastres.
PADRÕES MÍNIMOS DE HIGIENE
Para situações em que haja desalojados, é fundamental escolher e planejar os abrigos temporários com cuidado, pois, como visto anteriormente, esse é o principal fator de risco para o aparecimento de surtos. Os abrigos devem conter espaço suficiente para alocação digna dos flagelados (3,5 m² por pessoa), respeitando suas individualidades e particularidades. Devem possuir, acesso à água, banheiro, gestão de resíduos, kits de higiene pessoal, roupas, alimentos, energia, combustível, transporte, e condições seguras para armazenar alimentos.
Em condições adversas de desastres, estima-se que o consumo mínimo de água seja próximo de 20-40 L/pessoa.dia, com uso controlado para ingestão, preparo de alimentos e higiene pessoal. Em situações extremas de emergência, o mínimo para garantir sobrevivência é de aproximadamente 7,5 L/pessoa.dia. Recomenda-se a instalação de reservatórios de maneira que a população não precise caminhar mais de 100m para obtenção de água. Uma alternativa para tornar os primeiros atendimentos mais rápidos e atender necessidades básicas é criar um estoque de água engarrafada, kits de higiene e alimentos não perecíveis em instalações da prefeitura. Orientações sobre o tratamento da água serão apresentadas na Parte 3 da ferramenta. A Figura XX apresenta uma sugestão de hierarquização de uso de água em situações extremas.
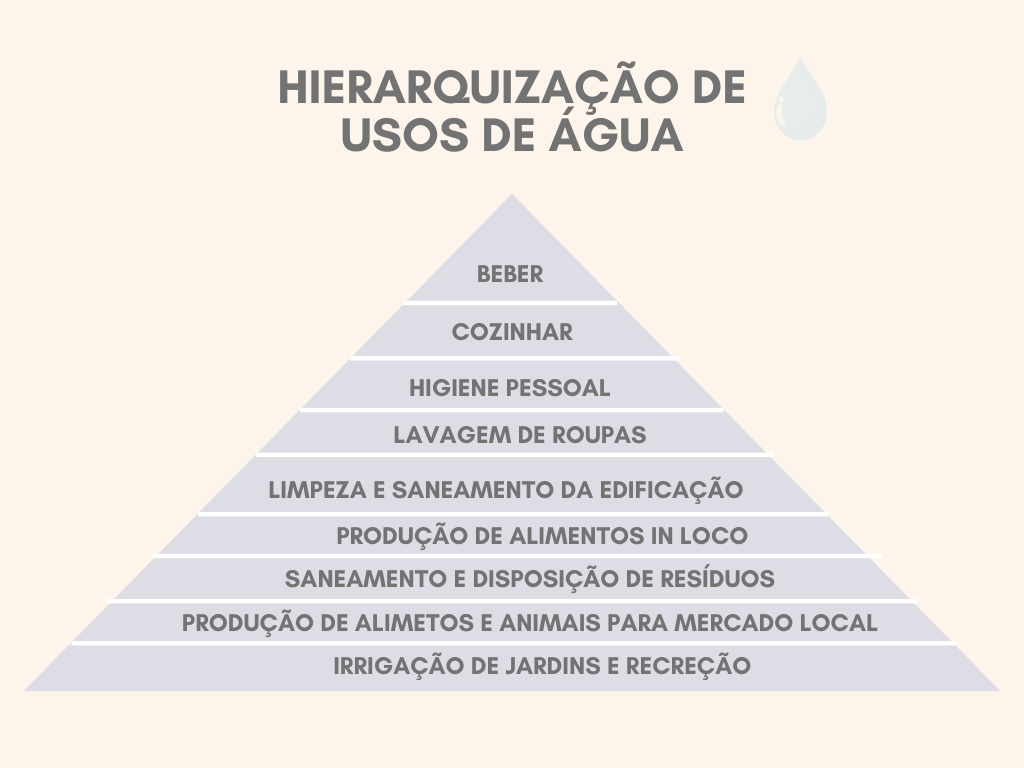
Para armazenamentos domésticos, é importante a utilização de recipientes com tampa bem vedada, devendo-se evitar vidro ou outros materiais frágeis. É recomendável que a abertura para saída do líquido seja mais estreita. Os recipientes de armazenamento devem ser mantidos fora do sol. Se possível, deve-se repor o dispositivo escolhido para armazenamento a cada 6 meses ou fazer a manutenção/limpeza. Não é adequado colocar as mãos dentro do recipiente de armazenamento para servir a água. Aconselha-se uma concha limpa ou algo similar. Jamais utilizar recipientes que tenham sido usados para armazenar combustíveis, produtos de limpeza ou outros produtos químicos. Para as instalações hidrossanitárias e seus respectivos pontos de alimentação, quando possível, sugere-se:
• Um lavabo para cada dez pessoas ou lavabos coletivos de 4 a 5 metros por
cada 100 pessoas;
• Lavabos distantes no máximo 30m dos usuários e no mínimo 100m de fontes de água usadas para abastecimento;
• Os lavabos coletivos devem ser separados para mulheres e homens;
• Um chuveiro para cada 30 pessoas (locais de clima quente) e 50 pessoas
(climas temperados);
• Educar a população sobre o uso das instalações hidorssanitárias.
Orientações sobre a coleta e tratamento de esgotamento são apresentadas na Parte 3 da ferramenta.
Para a gestão dos resíduos sólidos, recomenda-se forneça um recipiente de 100 L para cada 40 moradias. A longo prazo, forneça um recipiente para cada 10 moradias, pois a produção de resíduos domésticos provavelmente aumentará com o tempo. Como referência, deve-se disponibilizar uma equipe de manutenção de 2 a 5 pessoas por 1.000 pessoas. Para fins de planejamento, calcula-se que uma pessoa gere 0,5 kg de resíduos sólidos por dia. Isso equivale a uma quantidade entre 1L e 3 L por pessoa por dia, com base em uma densidade normal de resíduos sólidos de 200 a 400 kg/m.
Demais orientações sobre a cadeia de resíduos sólidos são apresentadas na Parte 3 da ferramenta.
